Геморрой – заболевание, которое не только доставляет физический дискомфорт, но и существенно влияет на качество жизни. Прогрессируя, оно проходит через определенные стадии, каждая из которых характеризуется своими особенностями и требует специфического подхода к лечению. В предыдущей статье мы подробно рассмотрели, что такое геморрой, его причины и основные симптомы. Теперь настало время углубиться в классификацию этого состояния и изучить арсенал современных методов, которые предлагает проктология для борьбы с ним. Понимание стадийности процесса и доступных вариантов терапии поможет вам совместно с врачом выбрать наиболее эффективную стратегию для возвращения к полноценной жизни без боли и ограничений.
Стадии развития геморроя: от начальных проявлений до запущенных форм
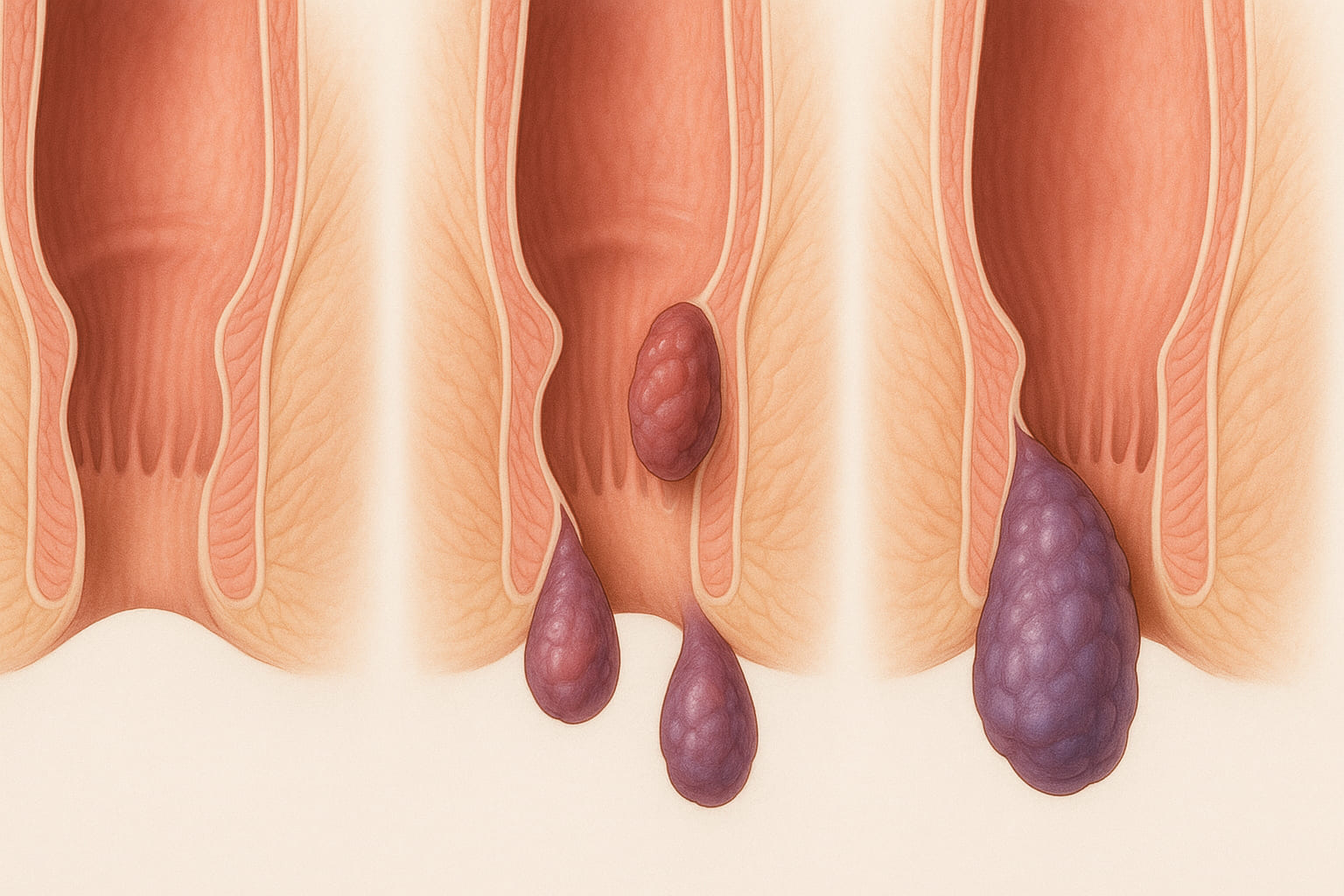
Классификация геморроя по стадиям основывается преимущественно на степени выраженности симптомов, связанных с увеличением и выпадением внутренних геморроидальных узлов. Наружный геморрой, как правило, не стадируется подобным образом, а оценивается по наличию и выраженности симптомов (например, тромбоз наружного узла). Однако часто встречается комбинированный геморрой, когда присутствуют признаки и внутреннего, и наружного.
Принято выделять четыре основные стадии хронического внутреннего геморроя:
I стадия (начальная):
На этой стадии геморроидальные узлы увеличены, но они не выпадают из анального канала даже при натуживании. Слизистая оболочка над ними может быть несколько гиперемирована (покрасневшей).
- Основные симптомы:
- Периодические незначительные кровотечения: Чаще всего это основной и иногда единственный симптом. Алая кровь может появляться на туалетной бумаге или в виде прожилок на кале после дефекации.
- Дискомфорт в области заднего прохода: Может ощущаться легкое жжение, зуд или чувство инородного тела, особенно после опорожнения кишечника.
- Боль обычно отсутствует или выражена очень слабо, если нет сопутствующих проблем, например, анальной трещины.
- Диагностика: На этой стадии узлы не видны при наружном осмотре. Их можно выявить при пальцевом ректальном исследовании и, более детально, при аноскопии, которая позволяет оценить их размер и состояние слизистой.
- Особенности: Многие пациенты на этой стадии не обращаются к врачу, списывая симптомы на временные неудобства. Однако именно на начальном этапе консервативное лечение и коррекция образа жизни могут быть наиболее эффективными и предотвратить дальнейшее прогрессирование болезни.
II стадия:
Характеризуется тем, что геморроидальные узлы выпадают из анального канала при дефекации или сильном натуживании, но затем самостоятельно вправляются обратно в прямую кишку.
- Основные симптомы:
- Кровотечения: Могут становиться более частыми и обильными по сравнению с первой стадией.
- Выпадение узлов: Это ключевой признак второй стадии. Пациент может ощущать «шишку», появляющуюся из ануса во время стула, которая затем «уходит» внутрь.
- Зуд, жжение, дискомфорт: Эти симптомы становятся более выраженными из-за раздражения кожи перианальной области слизью и механического воздействия выпадающих узлов.
- Ощущение неполного опорожнения кишечника.
- Боль: Может появляться, особенно если узлы травмируются или воспаляются.
- Диагностика: Выпадение узлов при натуживании можно увидеть при осмотре. Аноскопия подтверждает диагноз и позволяет оценить состояние узлов.
- Особенности: На этой стадии консервативное лечение все еще может давать хороший эффект, но часто уже рассматривается применение малоинвазивных методов лечения для предотвращения дальнейшего прогрессирования.
III стадия:
На этой стадии выпавшие геморроидальные узлы уже не вправляются самостоятельно. Для их возвращения в анальный канал требуется ручное пособие (пациент вынужден вправлять их пальцами). Узлы могут выпадать не только при дефекации, но и при незначительной физической нагрузке, кашле, чихании.
- Основные симптомы:
- Частые и обильные кровотечения: Могут приводить к развитию хронической анемии (снижение уровня гемоглобина).
- Постоянное или частое выпадение узлов: Это доставляет значительный дискомфорт, мешает нормальной жизнедеятельности, требует постоянного внимания к гигиене.
- Интенсивный зуд, жжение, мокнутие в перианальной области: Связаны с постоянным раздражением кожи слизью и травматизацией узлов.
- Боль: Может быть постоянной или усиливаться при выпадении и ущемлении узлов.
- Ощущение инородного тела в заднем проходе.
- Риск осложнений: Значительно повышается риск ущемления узлов, их тромбоза и некроза.
- Диагностика: Выпавшие узлы часто видны при наружном осмотре. Пальцевое исследование и аноскопия помогают оценить их количество, размер и состояние.
- Особенности: Консервативное лечение на этой стадии носит в основном вспомогательный характер (снятие обострения). Основным методом выбора становятся малоинвазивные процедуры или, в некоторых случаях, хирургическое вмешательство.
IV стадия (запущенная):
Это наиболее тяжелая стадия, при которой геморроидальные узлы постоянно находятся снаружи (выпавшие) и не вправляются в анальный канал даже вручную, либо вправляются с большим трудом и немедленно выпадают снова. Связочный аппарат, удерживающий узлы, значительно ослаблен.
- Основные симптомы:
- Все симптомы предыдущих стадий выражены максимально.
- Постоянная боль и выраженный дискомфорт.
- Кровотечения могут быть очень сильными и частыми.
- Недержание кала и газов (недостаточность анального сфинктера): Может развиваться из-за постоянного нахождения узлов снаружи и нарушения функции замыкательного аппарата прямой кишки.
- Высокий риск серьезных осложнений: Тромбоз, ущемление и некроз (омертвение) геморроидальных узлов, обильные кровотечения, гнойно-воспалительные процессы (например, парапроктит).
- Диагностика: Диагноз очевиден при наружном осмотре. Дополнительные исследования проводятся для оценки состояния слизистой и исключения других патологий.
- Особенности: На этой стадии малоинвазивные методы лечения часто бывают неэффективны или дают лишь временное облегчение. Основным методом лечения обычно является хирургическая операция (геморроидэктомия). Консервативная терапия направлена на подготовку к операции и облегчение симптомов.
Важно понимать, что эта классификация условна, и у одного пациента могут сочетаться признаки разных стадий, особенно при комбинированном геморрое. Точную стадию заболевания может определить только врач-проктолог после комплексного обследования. От правильной постановки диагноза и определения стадии напрямую зависит выбор тактики лечения.
Современные подходы к лечению геморроя: от щадящих методик до хирургии
Выбор метода лечения геморроя – это всегда индивидуальное решение, которое врач принимает совместно с пациентом, учитывая стадию заболевания, преобладающие симптомы, возраст, общее состояние здоровья и наличие сопутствующих патологий. Современная проктология располагает широким арсеналом средств, позволяющих эффективно бороться с геморроем на любой его стадии. Основной тренд – это стремление к использованию малоинвазивных, органосохраняющих технологий, обеспечивающих быстрое восстановление и минимальный дискомфорт для пациента.
1. Консервативное лечение:
Этот подход наиболее эффективен на I и, отчасти, на II стадиях геморроя, а также используется для снятия обострений на более поздних стадиях или в качестве подготовки к другим видам лечения.
- Коррекция образа жизни и диеты:
- Нормализация стула: Основа основ. Включает употребление достаточного количества клетчатки (овощи, фрукты, цельнозерновые, отруби – не менее 25-35 граммов в день), обильное питье (1.5-2 литра воды).
- Исключение провоцирующих факторов: Острая, жирная, пряная, соленая пища, алкоголь, газированные напитки.
- Регулярная физическая активность: Ходьба, плавание, лечебная физкультура. Избегание длительного сидения, поднятия тяжестей.
- Гигиена: Подмывание прохладной водой после каждой дефекации.
- Медикаментозная терапия:
- Местные средства (мази, свечи, гели):
- Обезболивающие (анестетики): Лидокаин, бензокаин, цинхокаин.
- Противовоспалительные: Глюкокортикостероиды (гидрокортизон, преднизолон) – применяются короткими курсами при выраженном воспалении. Нестероидные противовоспалительные средства.
- Кровоостанавливающие (гемостатики): Натрия альгинат, тромбин.
- Венотонизирующие и ангиопротекторы: Трибенозид, гепарин (также обладает антикоагулянтным действием, что важно при тромбозах).
- Ранозаживляющие и регенерирующие: Декспантенол, метилурацил, облепиховое масло.
- Системные препараты (таблетки, капсулы):
- Флеботоники (венотоники): Препараты на основе диосмина и гесперидина (Детралекс, Флебодиа 600, Венарус), троксерутина. Укрепляют венозную стенку, улучшают микроциркуляцию, уменьшают проницаемость капилляров. Назначаются длительными курсами.
- Нестероидные противовоспалительные препараты (НПВП): Ибупрофен, диклофенак – для снятия боли и воспаления при обострениях.
- Слабительные средства: Применяются при упорных запорах. Предпочтение отдается мягким осмотическим слабительным (лактулоза, макрогол) или препаратам, увеличивающим объем кишечного содержимого (псилиум).
- Местные средства (мази, свечи, гели):
2. Малоинвазивные (миниинвазивные) методы лечения:
Это «золотой стандарт» лечения геморроя I-III стадий. Процедуры проводятся амбулаторно или в условиях дневного стационара, не требуют общего наркоза (обычно местная анестезия), характеризуются низкой травматичностью, коротким периодом реабилитации и высокой эффективностью.
- Склеротерапия: Введение в просвет геморроидального узла специального склерозирующего препарата, который вызывает асептическое воспаление и последующее «склеивание» (фиброз) стенок сосудов узла. Узел уменьшается в размерах и перестает кровоточить. Эффективна при I-II стадиях, особенно при кровоточащем геморрое.
- Инфракрасная фотокоагуляция: Воздействие на ножку геморроидального узла пучком инфракрасного излучения. Тепловая энергия вызывает коагуляцию (свертывание) белков и тромбоз сосудов, питающих узел. Применяется при I-II стадиях, преимущественно для остановки кровотечений.
- Лигирование геморроидальных узлов латексными кольцами: На основание внутреннего геморроидального узла с помощью специального инструмента (лигатора) надевается небольшое эластичное латексное кольцо. Оно сдавливает сосудистую ножку узла, прекращая его кровоснабжение. Через 7-14 дней узел вместе с кольцом отмирает и отторгается во время дефекации. Один из самых распространенных и эффективных методов для II-III стадий.
- Дезартеризация геморроидальных артерий (HAL — Hemorrhoidal Artery Ligation): Под контролем ультразвукового допплеровского датчика, введенного в прямую кишку, обнаруживаются артерии, несущие кровь к геморроидальным узлам. Эти артерии прошиваются и перевязываются, что приводит к уменьшению притока крови и «ссыханию» узлов. Часто дополняется процедурой RAR (Recto Anal Repair) – лифтингом (мукопексией) выпавших узлов, когда слизистая оболочка над узлами подтягивается и фиксируется швами. Эффективна при II-III стадиях, особенно при наличии выпадения узлов.
- Лазерная вапоризация (коагуляция) геморроидальных узлов (LHP – Laser HemorrhoidoPlasty, FiLaC – Fistula-tract Laser Closure для свищей, но принцип схож для узлов): Одна из самых современных и щадящих технологий. Через небольшой прокол или непосредственно в ткань узла вводится тонкий лазерный световод. Энергия лазера вызывает локальный нагрев, коагуляцию сосудов и «сжимание» (вапоризацию) ткани узла изнутри, не повреждая окружающую слизистую и кожу. Преимущества: минимальная болезненность, отсутствие открытых ран и швов, очень быстрое восстановление, низкий риск осложнений, возможность применения на разных стадиях (I-III, иногда и на ранней IV).
- Радиочастотная абляция (RFA): Метод, схожий с лазерным, но вместо лазерной энергии используется радиочастотный ток, который также вызывает коагуляцию и уменьшение узлов.
3. Хирургическое лечение (геморроидэктомия):
Радикальное удаление геморроидальных узлов. Показано при III-IV стадиях геморроя, при больших размерах узлов, неэффективности или невозможности применения малоинвазивных методов, а также при развитии осложнений (например, рецидивирующие тромбозы, обильные кровотечения).
- Открытая геморроидэктомия (по Миллигану-Моргану): После удаления узлов раны в анальном канале остаются открытыми и заживают вторичным натяжением.
- Закрытая геморроидэктомия (по Фергюсону): Раны после удаления узлов ушиваются.
- Подслизистая геморроидэктомия (по Парксу): Удаление узлов с сохранением слизистой оболочки над ними.
- Операция Лонго (степлерная геморроидопексия): С помощью специального циркулярного степлера удаляется участок слизистой оболочки прямой кишки выше геморроидальных узлов, что приводит к их подтягиванию и уменьшению кровоснабжения. Менее болезненна, чем традиционная геморроидэктомия, но имеет свои показания и возможные осложнения.
Хирургическое лечение требует госпитализации, общего или спинального обезболивания и более длительного периода реабилитации (от нескольких недель до нескольких месяцев) по сравнению с малоинвазивными методами. Однако в запущенных случаях оно является наиболее надежным способом избавления от проблемы.
Выбор метода лечения – это всегда компромисс между эффективностью, инвазивностью, рисками и ожиданиями пациента. Современный врач-проктолог стремится подобрать наиболее подходящий вариант, который обеспечит максимальный результат при минимальном вмешательстве и дискомфорте. Не стоит бояться обращения к специалисту – чем раньше начато лечение, тем проще и быстрее можно справиться с геморроем.
Знание стадий геморроя и спектра доступных методов лечения дает пациенту уверенность и понимание того, что эта проблема решаема. От ранних стадий, где эффективны консервативные подходы и изменение образа жизни, до запущенных форм, требующих более серьезного вмешательства, современная проктология предлагает эффективные решения. Главное – не откладывать визит к врачу и не заниматься самолечением, ведь только специалист может правильно оценить ситуацию и подобрать оптимальную терапию.
Не откладывайте заботу о своём здоровье! Если вы столкнулись с симптомами геморроя или другими проктологическими проблемами, специалисты клиники «LaserProcto» в Алматы готовы предложить современное, безболезненное и эффективное лечение.
Мы используем передовые лазерные технологии и гарантируем полную конфиденциальность.



